はじめに
著者は、日本の獣医大学を卒業後、一般病院で3年間勤務した後、2023年現在アメリカの大学で獣医救急集中治療(ECC)専門医になるためのレジデントをしています。
この記事では、アナフィラキシーショックに陥った患者さんを救うことができたので、どのようにアプローチしたかをご紹介していきます。
アナフィラキシーショックの病態については、こちらの記事もご覧ください。

アナフィラキシーショックの発生頻度
私は、日本で3年間一般獣医師として働いていましたが、アナフィラキシーショックが疑われた患者を診た経験は一度だけでした。それも、麻酔中にIV抗生剤投与に反応したと考えられています。
現在は、アメリカでERおよびクリティカルケアでのトレーニングを受けて3年目になりますが、アナフィラキシーショックには地域による発生頻度の違いがあるということがわかってきました。
2年目でアナフィラキシーショックが疑われた症例に遭遇したのはたった1度です。現在、新しい環境で働き始めて5ヶ月目になりますが、アナフィラキシーショックが疑われる症例が非常に多く、すでに4例は診ています。
私のメンターであるクリティカリストは、原因はフィラリア症にあると疑っています。フィラリアの成虫内には、ボルバキアという細菌が感染していることがわかっています。フィラリア成虫が死亡したときにこの細菌の放出によってアナフィラキシー反応が出ると踏んでいます。私の住むエリアでは、予防という概念が浸透していないということもあり、フィラリア症が非常に多いです。
アナフィラキシーショックの原因を探るために問診は非常に重要になりますが、ずっと家の中で一緒にいて突然虚脱した、というパターンが多いのです。このことからも、もしかしたら外的な抗原への暴露ではなく、内的な変化である可能性が強く疑われます。
症例
今回私が診た患者さんについてご紹介します。
3歳、去勢雄、バセンジー。室内で飼い主と一緒にいたところ、嘔吐を数回繰り返し、すぐ後に虚脱。既往歴はなく、このエピソードの直前まで普通だった。
来院時、患者さんは昏迷状態、心拍数は230回/分、CRT 3秒、可視粘膜蒼白。四肢冷感。股脈は触知可能だが、血圧は測定不可。呼吸数44回/分、心雑音なし。
この時点で、アナフィラキシーが頭に浮かぶかということが重要になります。実際にこの症例が処置室に運ばれてきたときに、学生やインターンがさまざまな思想をめぐらせていました。「発作じゃない?」「失神だろう」という声が聞こえてきましたが、アナフィラキシーショックという声は聞こえてきませんでした。
実際に症例を何度か経験することでようやく、アナフィキシーショックを鑑別診断リストに考慮できるようになるかと思います。
血液検査結果
来院時に、AFASTをしたところ、へーローサインが若干疑われる様な、胆嚢の変化が見られました。この時には、まだ上写真ほどの、綺麗なヘーローサインはみられませんでした。しかし、輸液をある程度投与した後にAFASTを再度評価したところ、教科書で見られる様なヘーローサインが見られました。
エマージェンシーでは、POC (Point of Care)の簡易血液検査をします。この中には、PCV, TP, グルコース、乳酸が含まれます。PCV 43%, TP 6.0, グルコース140, 乳酸10.9でした。
そして、CBC, 生化学、凝固系パネルの結果が以下になります。
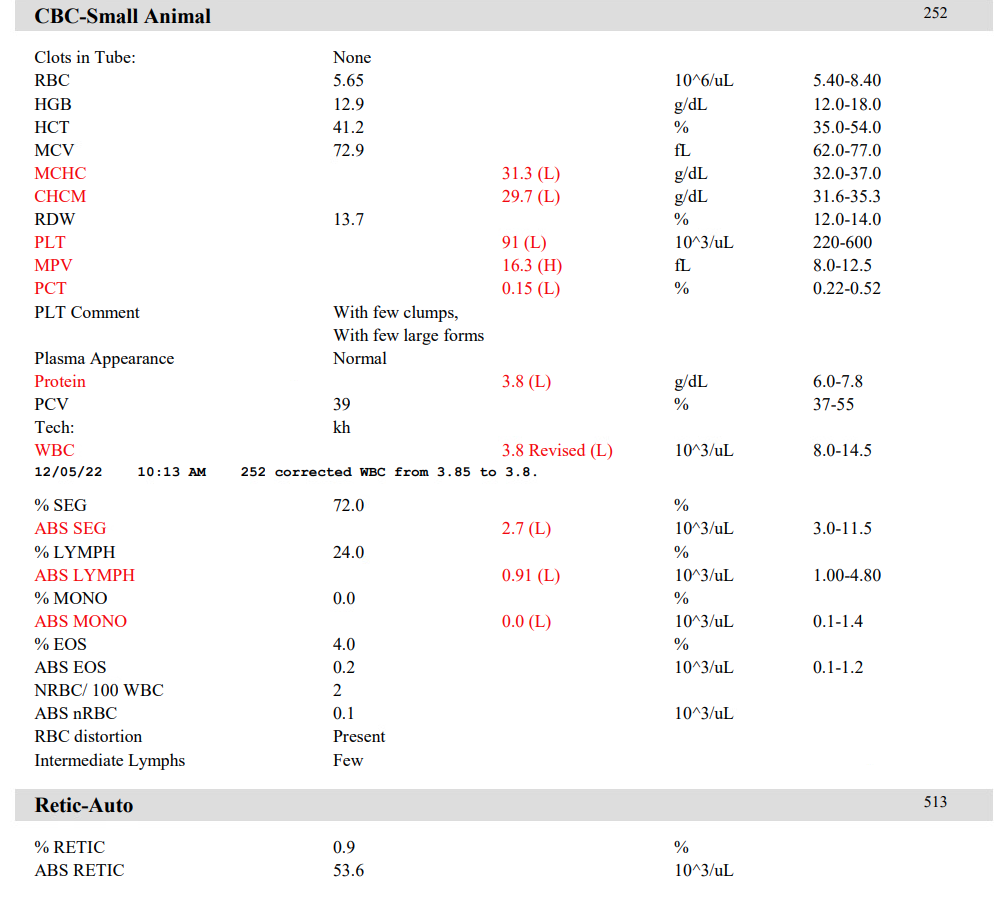
CBCでは、重度の白血球減少および左方移動、血小板減少が認められました。
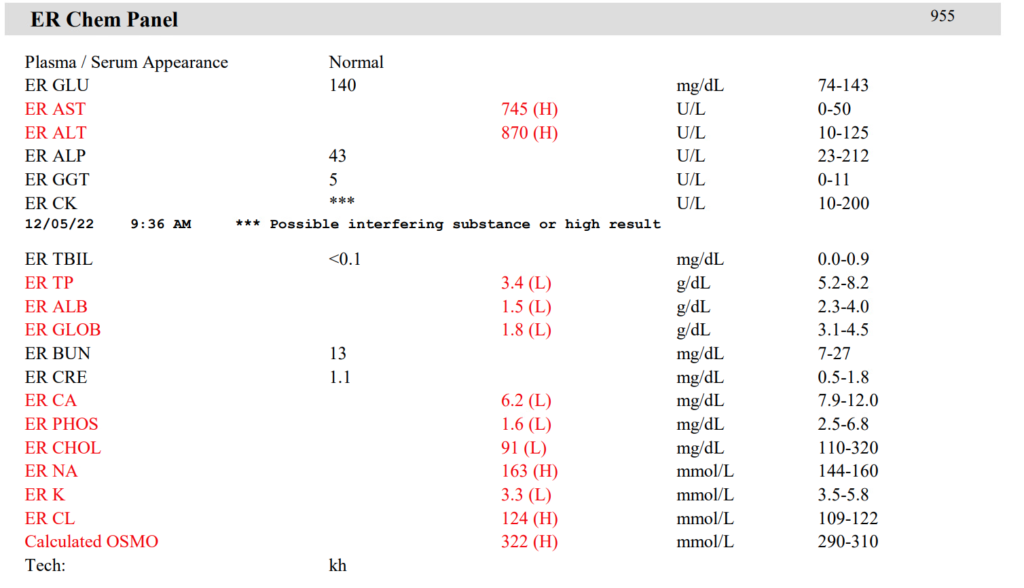
生化学では、AST, AKTの重度な上昇、アルブミン及び総タンパクの低下が顕著でした。
アルブミンと総タンパクの減少は、出血によるものと考えられ、アルブミンの減少に伴い、総カルシウムの減少が認められました。

そして、PTに対してPTTの顕著な延長が認められました。
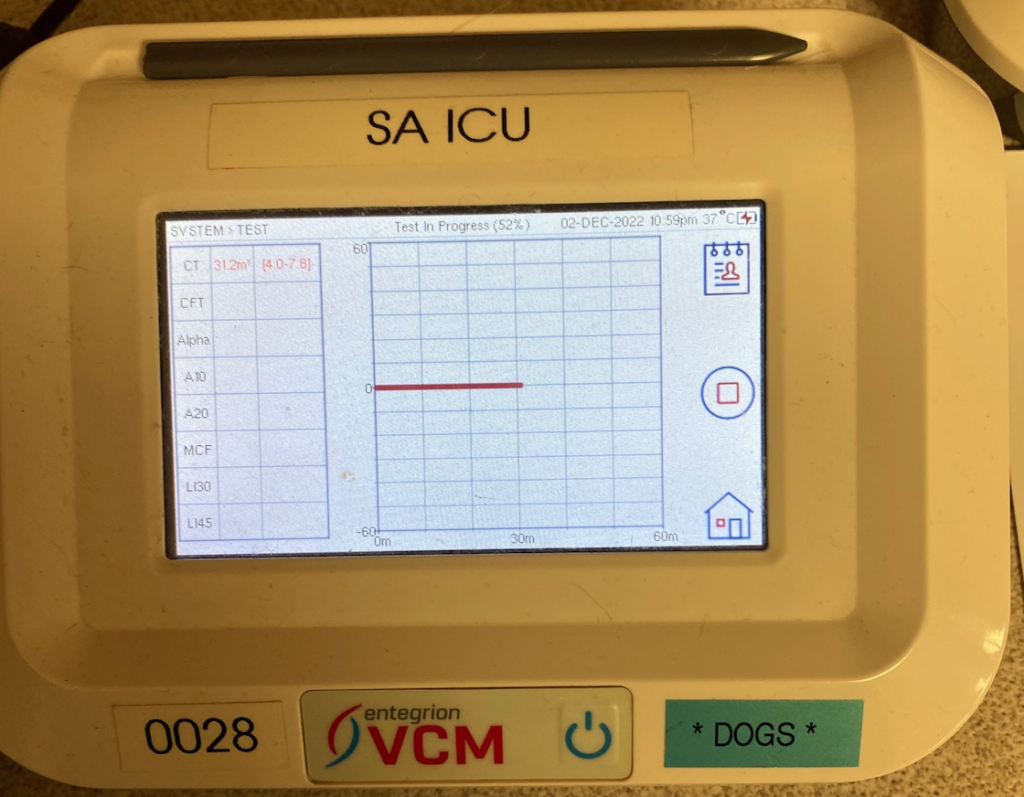
VCMという凝固検査を行ったところ、30分経っても凝固を始める様子がなく(正常は7、8分まで)、1時間後でも凝固を開始する様子がなくフラットなラインになりました。
VCMについての解説はこちらの記事をご覧ください。
初期治療

この血液検査結果が出る前には、アナフィラキシーショックであると確信していたので、アグレッシブな輸液治療を開始しました。高張食塩水及び、晶質液の投与を行いました。
血漿成分の間質への漏出により、ヘマトクリットが非常に高いことが多いです。この症例に関しては、重度な消化管出血とのコンビネーションにより、ヘマトクリットは41%でしたが、50-60%のことも珍しくありません。
病態を思い返してみると、初期治療で血管容量の増加が最初のステップであることがご理解いただけると思います。私のメンターは、この大学に長く努めているので、アナフィラキシーショックの治療経験が非常に豊富なのですが、いつも強調していることは、昇圧剤などの血管を締めに行く前に、十分な血液容量の改善を行いなさい。ということです。
コロイドの投与
そして、晶質液の投与だけでは、血管外漏出してしまうため、早期にFFPの投与を行うことも推奨されています。もしもFFPが使えない状況であれば、人工コロイドの投与も考慮します。(人工コロイドによる血小板機能抑制が仇となることもあるので、使用は賛否両論ありますが、背に腹は変えられないこともあります)
FFPを早期に使用するメリットはいくつかあります。
- 膠質浸透圧のサポート
- 凝固因子の補充
- グリコカリックス層の保護
まずは膠質浸透圧のサポートです。アルブミンが1.5とかなり低いため、晶質液はアナフィラキシーショックの病態と組み合わさってさらに血管外に漏れやすくなっています。膠質液を使用することで、短期的ではありますが、血管内容量を維持する効果が期待できます。
そして、アナフィラキシーショックの症例に関しては、凝固因子の補充という大きな役割もあります。
最後に、グリコカリックス層の保護につながると考えられます。グリコカリックスについては詳しく触れませんが、FFPの早期投与によって、低灌流によるグリコカリックスの破壊を防ぎ、更なる血管外漏出を防ぐことにつながります。
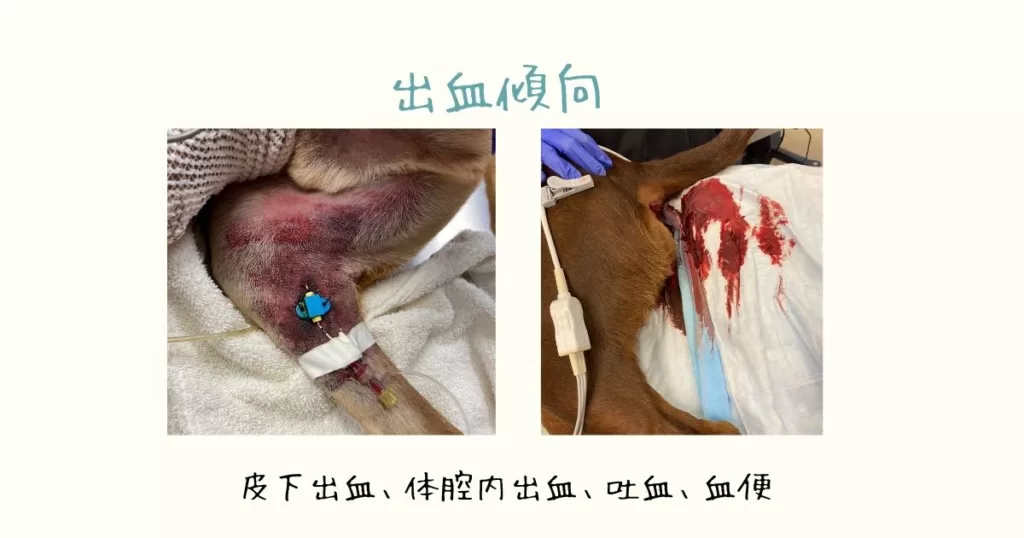
この症例では、輸液治療の最中に、血様下痢、血様嘔吐が認められました。この時点ではPT, PTTの結果は出ていませんでしたが、凝固異常による消化管出血が認められたため、FFP(凍結血漿)をすぐに解凍することをテクニシャンに指示をしました。(解凍には15-20分ほどかかります)
FFPの投与
数回の晶質液のボーラスに反応することなく、心拍数は200以上、血圧は測定不可。FFPが解凍されたので、ボーラスで投与。FFPは本来は輸血なので、緊急時でない限り、数時間かけてモニターしながら投与しますが、この患者に関してはアクティブな出血及び低血圧が命取りになりかねなかったため、急速に投与しました。
FFP1ユニットは、250mlほどです。殺鼠剤中毒などの治療で、アクティブな出血を止める際に使用する量としては10 ml/kgからスタートしますが、投与後に再評価をしてさらに必要かどうかを判断します。
この患者は15kgほどだったので、1ユニットで16 ml/kgほどになります。1ユニットをボーラスし、血行動態を再評価したところ、心拍数は変わらず200ほど、血圧は40mmHgとようやく測れる様にはなりましたが、まだまだ低いです。
ノルエピネフリンを入れる準備をしながら、もう1ユニットFFPを投与することにしました。2ユニットを入れ終わった頃に、心拍数は130まで低下し、血圧が100mmHgに上昇しました。
みるみるうちに、患者の状態が改善し、10分後には歩ける様になりました。
その他の治療
この安定化の間に、その他の治療薬も投与しました。
抗ヒスタミン薬、デキサメサゾン、そしてパントプラゾール、抗生剤です。
前者二つに即効性はありませんが、後の消化器症状や、遅延性アレルギー反応の予防になると考えられているため、この症例に使用しました。また、抗生剤は重度な白血球減少症が認められ、消化管からのバクテリアトランスロケーションを予防するために開始しました。
この症例では、呼吸器に関しては特に問題が認められなかったため、気管支拡張剤などは使用しませんでした。
安定化後
この症例は、翌日にはご飯を食べられる様になり、4日後には元気に退院することができました。入院中は、ショックの後ということもあり、血液検査、AFASTなどをモニターし、二次的な臓器不全がないかを確認しました。
この患者さんは、フィラリア陽性であったため、退院から2週間後にフィラリアの治療のプロトコールを開始することが推奨されました。アメリカでは、メラルソミンが成虫駆除の第一選択として使われています。
ちなみに
気になる入院費ですが、4日の入院費、FFPの輸血を含め総額5250ドル(約68万円 2022年現在)かかりました。アナフィラキシーショックの患者さんの最初の見積もりは、3000-5000ドルとオファーします。この症例は、FFPの輸血が2回必要になったことからかなり高額になりました。
アメリカの獣医医療費は恐ろしいほど高額です。フィラリア症が原因であれば、防げた可能性は高いですが、実際のところ何にアレルギー反応を示したかはわかりません。
おわりに
アナフィラキシーショックの症例をご紹介しました。病態を理解することで、緊急時の次の一手を立てやすくなってもらえたら嬉しいです。今後もこの様に教科書に出てくる様な典型的な症例を、解説、イラストを交えながら楽しく学べる様にご紹介していきます。