はじめに
著者は、日本の獣医大学を卒業後、一般病院で3年間勤務した後、現在アメリカの大学で獣医救急集中治療(ECC)専門医になるためのレジデントをしています。
ECCのレジデントプログラムではECCのみで診察をするわけではなく、他の科で数週間トレーニングを受ける必要もあります。この記事では、レジデントプログラムの一貫である、他科へのローテーションについてご紹介します。
他の科へのローテーション
ACVECC(The American College of Veterinary Emergency and Critical Care いわゆる専門医を認定する協会)のリクアイアメントに、ECCだけでなく、他科をローテーティングしなければならないという要項があります。
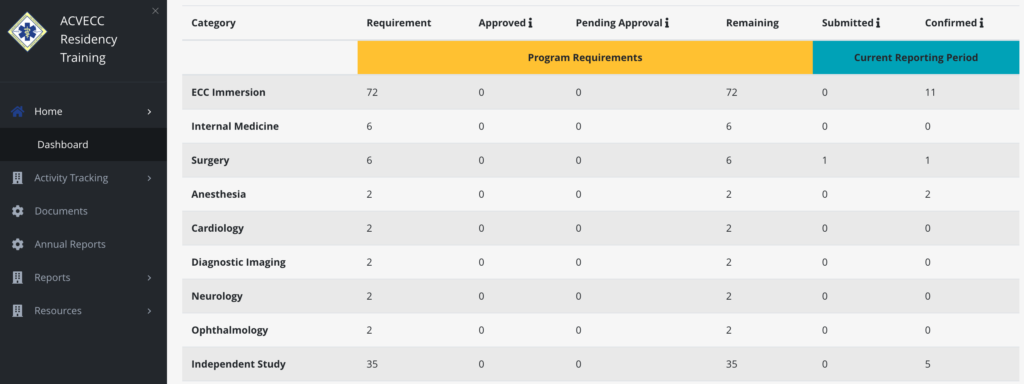
ACVECCのプログラムに参加すると、個人のアカウントが設けられ、以下の様なトレーニングを記録していくことになります。ここでは、どの科でどのくらいの時間トレーニングをしなければならないかが書いてあります。3年間で2-6週間、内科、外科、麻酔科、循環器科、画像科、神経科、眼科で研修を行うことになります。
特にECCの場合、様々な一般診療の知識が必要になりますので、たくさんの科でトレーニングを受ける必要があるのです。
例えば、外科や内科のレジデントでも他の科でのローテーションが必修となっていて、ECCで数週間働きにくることがあります。
どこでローテーションをするか
この他科でローテーションをした、とみなされるには、どこの病院の専門科でも良いわけではありません。
このローテーションをACVECCのリクアイアメントに合うためには、専門医が何時間以上一緒に働かなければいけない、という決まりがあります。つまり、専門医が最低一人はフルで働いている場所で行う必要があります。
私の大学では、現在、神経科を設立している段階です。専門医は一人働いていますが、診察をしていない状態なので、今の段階ではここでローテーションをすることができません。よって、他の大学や二次施設に行って数週間のトレーニングを受ける必要があります。
どんなことをするか
他の科に行った時に、どんなことをするかは大学のプログラムによって様々です。
私がスペシャリティインターン時代、他の科でお世話になったことがありますが、内科や神経科でケースを主治医として持たせてもらいました。また、外科では助手として入らせてもらうこともできます。
科によって責任の重さが違うわけではありませんが、飼い主さんは、特に専門医に診て欲しくて大学病院に来院しています。よってERとは違い、いくら自信があっても、必ずレジデントが専門医に症例プレゼンテーションをして、一緒に方針を決定していくことになります。
一緒に働いた経験がない場合は、ケースを持ったら、専門医がみっちりと監督してくれます。また、数週間のローテーションのため、それ以降のフォローアップは別の先生に引き継ぐことになります。なので、スムーズな引継ぎとなるようにきちんとした書類作成を行う必要があります。
麻酔科へのローテーション

今回、レジデントとして初めての麻酔科での研修を行ったので、その経験をご紹介します。
基本的に、麻酔科では学生主体でケースを持つことが多いことと、テクニシャンがほとんど自立して麻酔の導入から覚醒までできるスキルがあるため、レジデントはそのサポートすることが多くなります。
麻酔科の仕事
麻酔科は、小動物と大動物の両方の麻酔に携わります。私の大学には、麻酔科のレジデントのポジションはありませんが、2人のスペシャリティインターンがいます。なので、ポジションとしては、専門医、インターン、テクニシャンの3つになります。そして、必ず学生が1ケースにつき一人つき、テクニシャンとコンビで症例の麻酔に携わります。
前日に、学生がプロトコールを考え、専門医とディスカッションの上、プロトコールを完成させておきます。そのプロトコールをもとに、テクニシャンが薬の準備をします。
当日、テクニシャンが主体となって、学生に挿管などの細かい手技を教えながら麻酔をかけていきます。テクニシャンは大抵の変化に対応できる知識がありますが、それでも困った時には専門医にいつでもコンタクトを取れるようになっています。
2人のオンクリニックの専門医は大動物と小動物、それぞれを監督します。すべての麻酔の進行状況を把握し、テクニシャンが困っていたら助けてあげる役割です。また、3週間毎日学生へのトピックラウンドが行うのも、専門医の仕事です。(レジデントのポジションがないため、専門医が行っています)
私は小動物の麻酔に専念させてもらい、特に重症患者の麻酔の時に手伝いをするというポジションで2週間過ごしました。ここからは2週間どんなことを勉強したかをご紹介します。
朝のラウンド
2週間、毎日(8時から9時)、学生のための講義、実技が行われます。麻酔に関する情報をここでアップデートすることができました。かなり基本的なこともカバーしてくれる一方、知らなかったというようなトピックも出てくるのでとても勉強になりました。
今回のローテーションした2週間でカバーされた内容は、以下になります。
- 前投与薬
- オピオイド
- 導入薬、筋弛緩薬
- ガス麻酔
- サーキット
- トラブルシューティング
ECCの専門医試験でも、麻酔科の内容は含まれます。知っている知識でも、学生にこうゆう風に教えるのか、と勉強になることもたくさんありました。
麻酔導入から覚醒まで
私はECCのレジデントということもあり、なるべくクリティカルな麻酔に入れるようにあらかじめお願いしていました。なので私が担当につかせてもらったのは、ITPが過去に診断され治療中、左後肢に肉腫ができて断脚が必要な症例でした。貧血もあったため、術前に輸血が必要になりました。
麻酔前の患者さんの入院管理で、非常に役に立つことができたと思います。手術で予測不可能な出血に対しての輸血製剤の確保や準備を手伝うこともできました。
その患者さんは無事に手術を終え安定した状態で覚醒することができました。
自分でどんなことを学びたいかを、専門医や担当の先生に伝えておくことは非常に重要なことです。専門医は忙しいので、他の科からきた先生がどんなことがしたいか、気を遣って考慮する時間はありません。自分でやりたいことがあれば、積極的にケースを取りに行くことで勉強の機会を増やせます。
夕方のラウンド
夕方のラウンドでは、翌日のケースの麻酔プロトコールに関してディスカッションを行います。学生はそれまでに、患者情報を集め、自ら身体検査を行い、プロトコール(前投与、導入、麻酔)を準備します。そしてみんなの前で症例プレゼンテーションを行い、専門医がアドバイスやプロトコールの変更を提案することもあります。
特に麻酔科をローテーションする学生の人数が多く、専門医から様々な角度で飛んでくる質問に答えなければならないため、緊張感が走ります。
やる気のある学生は、他の症例に対しても、質問や発言をして知識を深めようとします。このラウンドが終わり次第、解散となります。
おわりに
2週間の麻酔科ローテーションを経験しましたが、学ぶことはたくさんありました。麻酔科でないと滅多に使わない薬や、麻酔の回路や波形に関する良いリフレッシュをすることができました。
他の科で勉強するのは非常に良い機会なので、積極的に新しい知識を増やしていくことが大切なんだと再認識しました。また、他の科のシステムを理解し、麻酔科の先生と仲良くなっておくことで、ECC症例で麻酔をかける時に円滑に進めることができるかもしれません。
レジデントの生活を1ヶ月ごとにダイジェストする、こちらの記事も合わせてご覧ください。