この記事の内容
- 除脳固縮
- 除小脳固縮
- シフシェリントン姿勢
- 見分け方
著者は、日本の獣医大学を卒業後、一般病院で3年間勤務した後、現在アメリカの大学で獣医研修医をしています。
この記事では、前肢を投げ出すような姿勢が特徴的な、除脳固縮/除小脳固縮/シフシェリントン姿勢について解説します。これらを見分けることがどうして重要かというと、緊急度、対応、予後が大きく異なるからです。
[read_more id=”1″ more=”Read more” less=”Read less”]
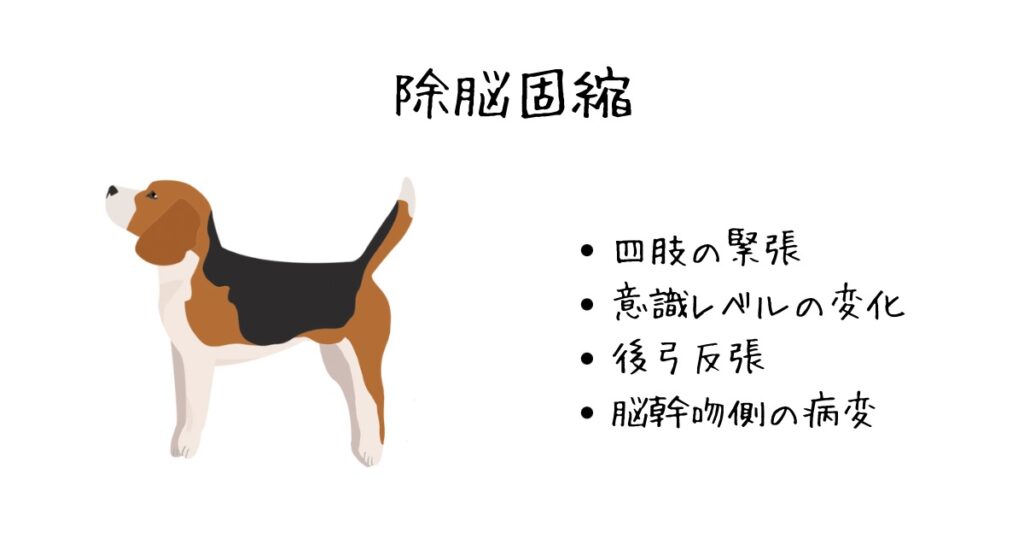
除脳固縮
脳幹を延髄の上半分に至る間で切断すると,四肢・躯幹の抗重力筋に特異な強直状態がおこります。この状態が除脳固縮(Decerebrate rigidity)と呼ばれています。
延髄よりも中枢側の損傷によって起こる、四肢をのばし,頭や尾を背方にそらしのけぞるような姿勢が特徴的です。また、意識混濁あるいは昏睡状態のことが多いです。
四肢の緊張、後弓反張に加え、意識レベルが変化することが特徴的です。脳幹は心肺のコントロールを行う中枢なので、この神経機能が損なわれることは死に直結します。3つの似た姿勢のなかで最も緊急度が高い状況になります。
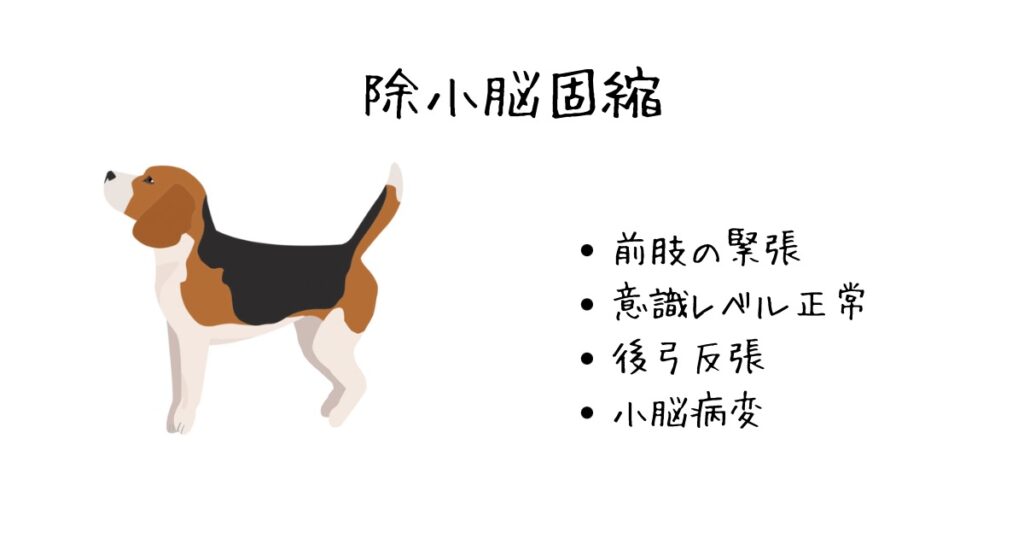
除小脳固縮
小脳の重度な障害によって起こる異常姿勢です。頭蓋内圧上昇によって小脳ヘルニアが生じ、この姿勢を呈することがあります。ただし、重度な小脳病変によっても起こるため、この姿勢によって小脳ヘルニアが診断できるわけではありません。
いかなる原因でも、小脳の重度な損傷を反映している結果なので、予後不良です。
私は以前、頭蓋内圧が急上昇し、除小脳固縮を呈した昏睡状態の患者さんをERで担当しました。クッシング反射、瞳孔縮瞳、対光反射の低下がみられたためマンニトール1g/kgを静脈注射して、緊急的にMRIを撮影しました。マンニトール投与後、血圧は正常に戻ったのですが、徐脈、除小脳固縮は完全に消失しませんでした。
マンニトールか、高張食塩水の投与が神経科の先生とディスカッションされましたが、重度な小脳病変による姿勢異常との判断でそのままMRIに進むことになりました。
MRIを撮ってびっくり。
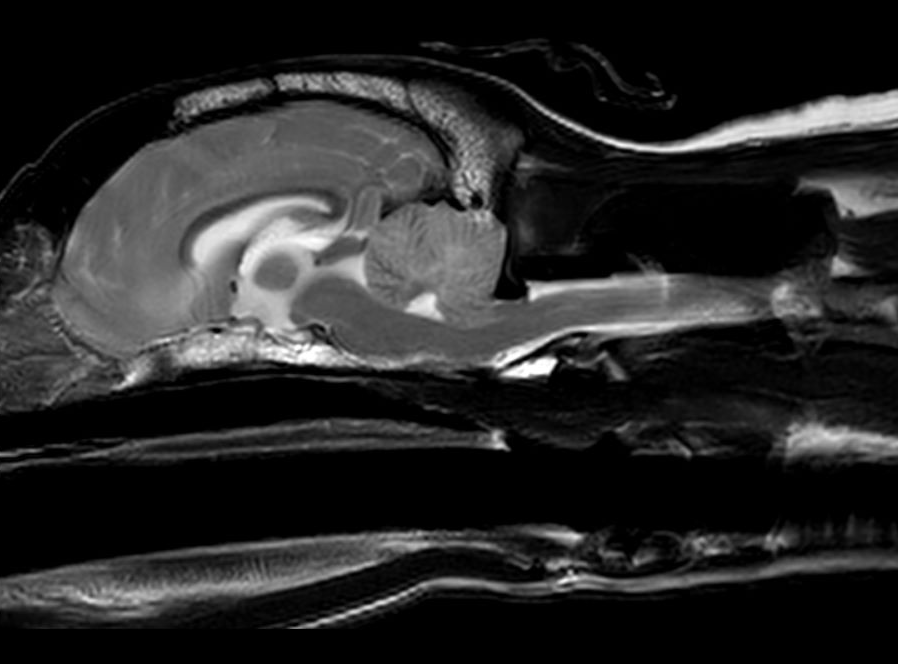
小脳が頭蓋内から飛び出ようとしていました。これをみた神経科の先生は慌ててマンニトールを追加投与しました。この患者さんは、MRIとCSF検査の結果、MUE (原因不明の炎症性脳脊髄炎症)と診断されました。
MRIの撮影後は、神経科に転科されたのですが、MRIを撮影したこの晩、残念ながら息を引き取りました。
小脳の病変か、頭蓋内圧の亢進かは、他のサインを確認して判断する必要があります。頭蓋内圧上昇に関してはこちらの記事で詳しく解説しているのでみてみてください。もしも頭蓋内圧の上昇が疑わしい場合は、頭蓋内圧を低下させるための緊急処置が必要となります。
後弓反張、前肢の伸展硬直、後肢の屈曲硬直が除小脳固縮に特徴的なサインになります。意識レベルは正常と言われていますが、頭蓋内圧の亢進などを伴う場合は意識レベルにも影響します。実際、MRIに至った患者さんも、意識レベルは朦朧としていました。
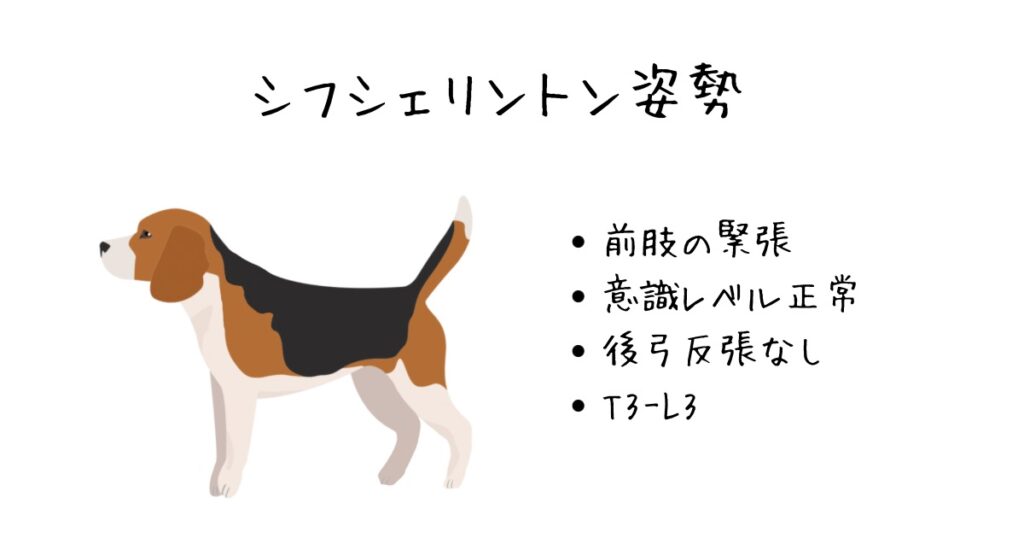
シフシェリントン姿勢
最後にシフシェリントン姿勢についてです。前者2つとの大きな違いは、脊髄病変なので、意識レベルの変化は伴わないという点です。
シフシェリントン姿勢とは、T3-L3の病変によって生じる前肢の緊張、後肢の麻痺姿勢です。予後との関連は明らかにされていません。前者2つとのもう一つのちがいは、後弓反張(首が後ろに反り返る)がないという点です。
見分け方
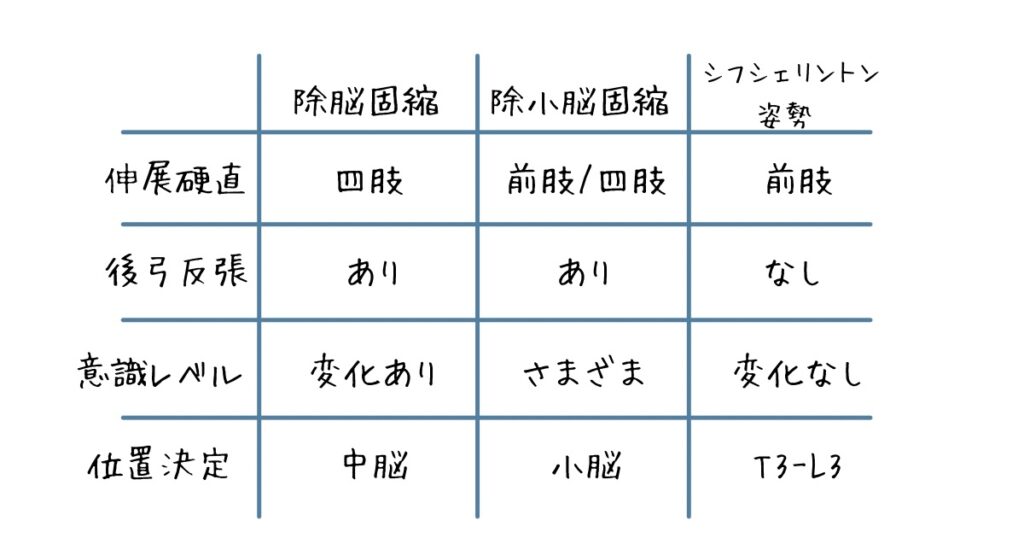
わかりやすいように表にしてみました。
伸展硬直、後弓反張、意識レベルの変化が主な違いになります。シフシェリントン姿勢では、後肢が伸展硬直しないことが特徴的です。
まとめ
3つの姿勢異常について解説しました。
このような姿勢が見られたときに、そういえば3つの鑑別があったなあ、と思い出してもらえたら嬉しいです。そしてこの表に帰ってくることで頭蓋内の問題なのか、脊髄の問題なのかを区別できるのではないかと思います。
[/read_more]