この記事の内容
前編・問診から催吐処置まで
- 催吐処置までの流れ
- 何を問診するか
- リサーチ
- 患者さんが来たときのABC
- 吐かせる?胃洗浄?
後編・催吐後
- 診断・治療の流れ
- 血液検査する?しない?
- 入院させる?させない?
- 特異的な治療
- 再診?
- まとめ
著者は、日本の獣医大学を卒業後、一般病院で3年間勤務した後、現在アメリカの大学で獣医研修医をしています。この記事では、誤食を主訴に来院した患者さんに対するアプローチを解説していきます。
様々な中毒物質があり、誤食物によって治療方法は異なります。この記事では、中毒患者への基本的なアプローチ方法を説明していきます。
前編では、時間との勝負となる、催吐までの流れを説明しました。後編では、診断と治療のプランニングについて説明していきます。
[read_more id=”1″ more=”Read more” less=”Read less”]
診断/治療の流れ
中毒患者の治療の基本はモニタリングと、対症療法になります。
モニタリングの目的は、中毒物質による臓器障害の早期発見です。例えば、ブドウ中毒では腎不全によってBUNが上昇し出すのは誤食後24時間といわれています。乏尿、無尿といった臨床症状が現れるのは2-3日後です。この症状が出てからでは患者さんを助けることはできません。これらを血液検査で早期発見し、最善を尽くすことがモニタリングの目的です。
対症療法とは、症状に応じた治療を施すと言うことです。例えば、低血糖が出たらデキストロースを投与する、発作がおこったら抗てんかん薬を投与する、という起こった事象に対処する治療を指します。
また、中毒物質を体内からできるだけ希釈する/取り除くことも重要です。点滴によって希釈を行い、チャコールや脂肪製剤(リピッド)によって、中毒物質を吸着させます。(物質によって効果が異なるので注意が必要)
中毒物質によっては、特異的な治療や予防が功を奏することがあります。例えば、エチレングリコール中毒では、エタノールやフォメピゾールといったエチレングリコールの解毒剤が有用です。また、チョコレートの誤食では、チャコールの投与が効果的ですし、肝臓障害が起こる可能性がある場合は肝臓保護を予防的に行います。
中毒の教科書などを参考にして中毒物質に合わせた治療を施すことが重要です。中毒のおすすめ教科書(英語)は前編をご参照ください。
血液検査する?しない?

体に有害なものを誤食した場合、CBC, 生化学, 尿検査は必須です。時間的に臓器に影響が出ていない場合でも、ベースラインを知ることが非常に重要になるからです。
ベースラインとは、患者さんにとっての普通の血液検査の結果を知る、ということです。
例えば、元々肝疾患によって肝臓の酵素が高い患者さんが、肝毒性のある毒物を誤食したとします。ベースラインをとらずに、翌日調子が悪くなってから初めて血液検査をしてみて、肝数値が大きく上昇していたらどうでしょうか。
もともと肝疾患があったのか、毒物によって肝障害受けた影響なのか、判断がつけられません。こんなことを避けるためにも、その患者さんにとっての正常を把握する必要があります。
入院させる?させない?
全ての誤食症例を入院させる必要はありません。
判断基準としては、
- IV輸液が必要かどうか:腎排泄か
- 頻繁なモニターが必要になるものを誤食したか:低血糖、神経障害を引き起こすか
- 致死量に近い量の誤食をしたか
が判断のキーになります。例えば、ブドウの誤食の場合、1粒でも腎障害が出る場合もあれば、たくさん誤食しても問題が起こらないことがあります。腎障害が起こってしまった場合、致死的な結果になり得ます。このような場合、recommendationとして、2-3日の点滴入院、血液検査のモニターを飼い主さんには提示します。
当然、2-3日の入院管理は費用が安くはありません。全ての飼い主さんが許容できるものではありません。アメリカでは特に、治療費は日本の2-3倍以上するので、2-3日の点滴入院でも15-20万円の見積もりになります。
この選択肢を提示せずに外来患者として扱い、3日後に無尿の状態で再診にこられたらどうでしょう。飼い主さん側からしたら、「大丈夫でしょうといわれたのに」という気持ちになるかと思います。
なので、患者さんが死に至るほどのリスクがある場合、飼い主さんの経済状況を把握していたとしても、必ずリスクを説明し医療的に正当なプランを最初に提示します。もしも飼い主さんがこの選択肢を許容できなかった場合、代替案を提案します。ブドウ中毒の例でいえば、皮下点滴をして翌日再診といったプランが提案できます。
また、頻繁なモニターに関する例としては、キシリトール中毒やマイコトキシンなどの中毒が挙げられます。キシリトール中毒では、低血糖が致死的になる場合があります。マイコトキシンによる筋肉の痙攣では、体温上昇によって熱中症が起こることがあります。
このように、頻繁にモニターを行わなければならないような場合も、入院管理が推奨されます。
モニター
どんなモニター項目が必要か、プランニングしましょう。中毒物質はどんな症状を引き起こすか、と言ったリサーチを元に計画を立てていきます。
多くの中毒物質が、上記の項目を障害する可能性があります。物質による特有のモニター項目がないかもしっかりチェックしましょう。
特異的な治療

点滴
- 毒物を薄める希釈効果
- 腎排泄や腎臓障害を引き起こす中毒物質に対する腎臓保護
腎臓保護効果を期待する場合、GFRを上昇させることが重要なので、皮下点滴よりも静脈点滴が効果的です。よって、その場合は入院が推奨されます。
チャコール(活性炭)
チャコールが効かないもの(アルコール)
- キシリトール
- エチレングリコール
- プロピレン
チャコール投与時に注意する点
- 誤嚥
- 脱水/高ナトリウム血症
チャコール投与の流れ
- 催吐処置
- セレニアの投与
- 30分待つ
- チャコールを餌に混ぜて自発的に食べるか試す
- ダメならシリンジフィーディング
チャコールにウェットフードを混ぜることで、自発的に食べてくれる患者さんもいます。強制給餌よりも誤嚥のリスクが減るため、有用ですが、あまり大量のフードを混ぜると、腸管内での吸着効果が弱まる可能性があるので注意が必要です。
ソルビトール入りチャコールは、あえて下痢を誘発させ腸から中毒物質を吸収させないようにするための薬です。よって、脱水、それによる高ナトリウム血症というのが必然的に生じてしまいます。
腸内に中毒物質がある場合にのみ有用なので、初回投与のみにソルビトール入りを用います。複数回の投与を行う場合は、2回目以降ソルビトールなしのチャコールを用います。
チャコールを投与する際は必ず水へのアクセスがあることを確認し、できればIV点滴下/皮下点滴によって、脱水を予防してください。
チャコールの頻回投与が推奨される場合
腸管循環する物質に対して、チャコールの頻回投与が有効であると考えられています。
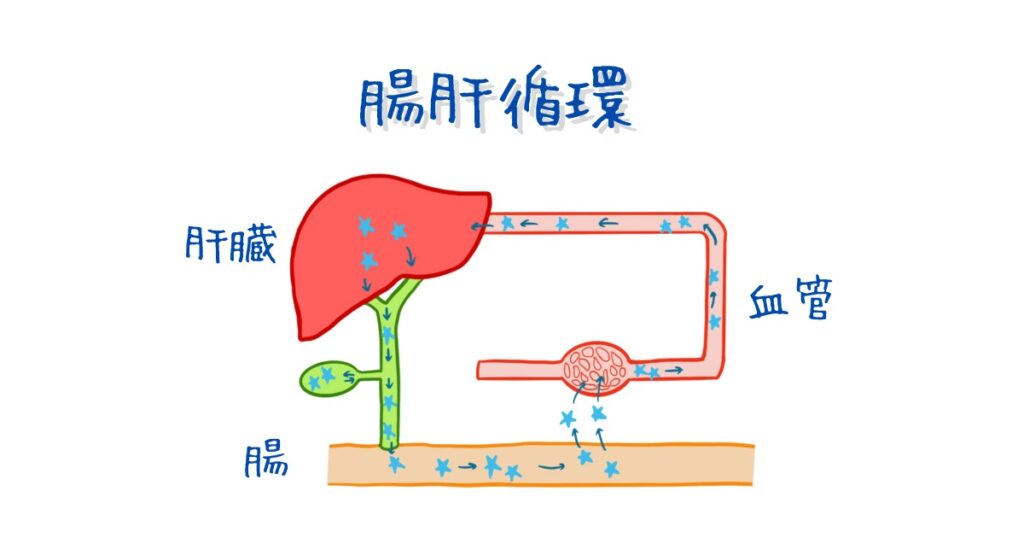
腸管循環とは腸から血中に吸収され、肝臓に戻って、胆管を介して十二指腸に戻ってくるというサイクルのことです。この流れに乗る中毒物質は、十二指腸から何度も何度も再吸収されることになるので、チャコールの頻回投与が有用とされています。
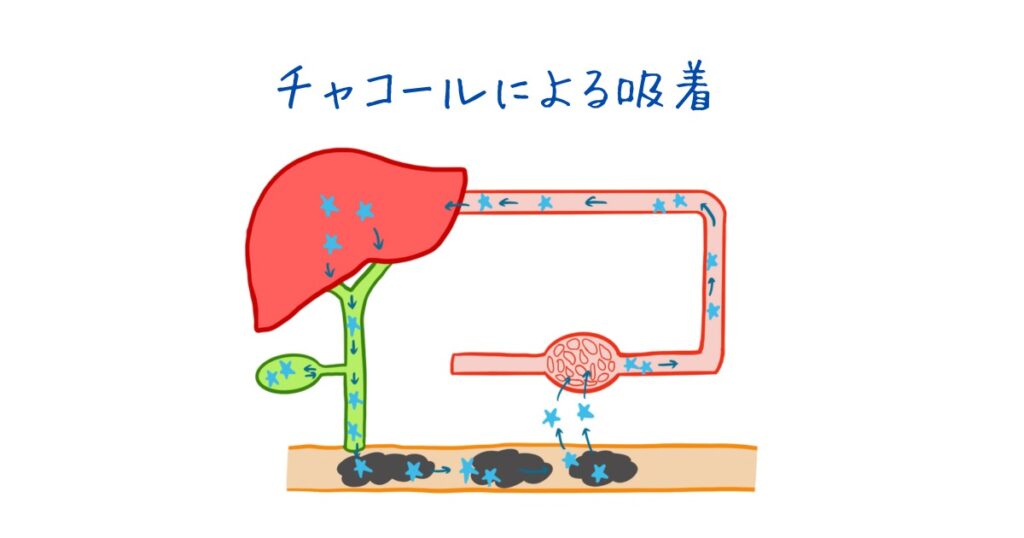
これらの中毒物質として、チョコレート、一部のNSAIDが例として挙げられます。
脂肪乳剤
脂肪乳剤を静脈点滴することで、スカベンジャー効果(中毒物質の取り込み)が期待でき、ATP産生が促進されるといった報告があります。中毒物質を取り除く効果はありませんが、血清中の中毒物質は一時的に脂肪に取り込まれ血中濃度が下がり、後にゆっくりと放出されます。
すべての中毒に効果があるわけではなく、一部の脂溶性の中毒物質に効果があります。
この薬の使用は、賛否両論あり、施設によって意見が別れるところです。脂肪乳剤を使用する副作用としては、溶血や膵炎、投与部位の炎症、敗血症などです。効果が確実に期待できないのにこれらのリスクを冒してまで投与するべきかどうかということが議論の中心です。
私自身、中毒の患者さんに何度か脂肪乳剤を使用した経験がありますが、副作用が生じたことはありません。稀とはいわれていますが、患者さんに副作用を説明した上で使用を検討するべきです。
負荷用量を投与後にCRIで1-1.5時間投与します。血中の中毒物質が脂肪乳剤の中に取り込まれます。さらに投与する意味があるかを調べるには、ヘマ管を回して血漿/血清の色を確認します。もしも血清が白くなっている場合は、それ以上投与しても意味がありません。
再診をいつに設定するか
例えば、マッシュルーム中毒を考えてみると、マッシュルーム中毒の症状は多岐に渡りますが、神経症状、胃腸の症状、肝毒性、腎毒性と言ったものがあります。この中でも、胃腸の症状は比較的早期にでますが、神経毒性や肝毒性は誤食から2-3日してから出るといわれています。よってこの場合、2-3日後に肝臓の数値をチェックするということが重要になります。
中毒物質によって、どのように再診を組んだらいいかというプランが異なります。しっかりと中毒物質をリサーチした上でプランを立てるようにしましょう。
まとめ
- 中毒を疑う患者さんでは、血液検査、尿検査によってベースラインを知ることが重要
- 入院させるvsさせないかは、静脈点滴が必要か、頻繁なモニターが必要か、致死量を誤食したか等をヒントに判断する
- 中毒物質の特性をリサーチし、それに合わせたモニタリング、治療プランをたてる
- 点滴、チャコール、脂肪乳剤は中毒物質によっては有用
- 中毒物質の特性を理解した上で再診の設定を行う
[/read_more]