この記事の内容
- 低カルシウム血症をいつ疑う?
- 低カルシウム血症をいつ治療する?
- 低カルシウム血症の急性期の治療法
- 低カルシウム血症の鑑別診断
- まとめ
著者は、日本の獣医大学を卒業後、一般病院で3年間勤務した後、現在アメリカの大学で獣医研修医をしています。
この記事では、低カルシウム血症による症状を示している患者さんに対するアプローチをご紹介していきます。
[read_more id=”1″ more=”Read more” less=”Read less”]
低カルシウム血症をいつ疑う?
低カルシウム血症のメジャーな症状は、震せん、筋肉の痙攣、顔をかく行動です。「発作」と「筋肉の痙攣」の区別をつけるのが重要です。なぜなら、低カルシウム血症で筋肉の痙攣が起こっている場合、抗けいれん薬は効かないことが多いからです。
低カルシウム血症によって、発作が起こることもあります。筋肉の痙攣よりは頻度が低いです。
筋肉の痙攣を見たことがない場合はYoutubeで検索してみましょう。
低カルシウム血症を疑う時
- 筋肉の痙攣
- 顔をかく異常行動
- オーナーさんが「発作」と表現した場合
- 妊娠中/出産後
飼い主さんによっては筋肉の痙攣が「発作」と表現されることがあります。問診で本当に発作かを疑うことが重要です。しかし、実際に獣医師が見ても発作か筋肉の痙攣かの判断が難しいことがあります。問診では、以下のことを確認するようにしましょう。
発作 vs 筋肉痙攣
- 発作後状態
- 意識はあるか
- 尿、便のコントロール
判断が難しい時は、抗けいれん薬を素早く入れることは間違いではありません。しかし、全く効果がなかった時に、何かおかしいと疑って、低カルシウム血症を鑑別診断に入れられるかが重要です。
低カルシウム血症をいつ緊急治療する?
- 症状があってイオン化カルシウムが低い場合
- 症状:痙攣、顔面の掻痒、歩様や行動の異常、発作、発熱、頻脈
イオン化カルシウム<1 mmol/l、総カルシウム<6.5 mg/dlになるまで症状が出ないことがあります。
イオン化カルシウムで判断することが理想ですが、院内で測定できない場合は、総カルシウム濃度を目安にします。このときに、できればカルシウム剤を投与する前に採血をしておくことをおすすめします。イオン化カルシウムやPTHの測定ができるようにサンプルを採取してから治療薬を入れることを考慮しましょう。
患者さんが、ピンピンして尻尾を振っている場合、カルシウム濃度が低くても静脈注射による治療に進まないこともあります。
私が今までに急性期の治療に至った患者さんは以下の症状がありました。
- 筋肉の痙攣、発熱、頻脈(イオン化カルシウム0.68mmol/l)
- 発作、横臥(イオン化カルシウム0.62mmol/l)
低カルシウム血症の急性期の治療法
静脈からグルコン酸カルシウムの投与が推奨されます。
- 10%のグルコン酸カルシウム0.5-1.5ml/kg
- 緊急の場合は希釈は不要
- 10分以上かける
- ECGをモニター
- 徐脈がみられたら投与を止める
- 様子を見ながら遅いスピードで投与再開
症状の改善には30分から1時間かかることがあります。投与後にカルシウム濃度を再度確認するか、症状の改善を確認します。もしも足りない場合は追加投与します。
急性期を脱した場合、亜急性期の治療が必要になることがあります。治療によって改善されたカルシウム濃度がすぐに再び下がってきてしまう場合です。
その場合はECGモニター下で、グルコン酸カルシウムのCRIが必要になります。また、ビタミンDの投与を同時にスタートします。ビタミンDが効果を示すまでに数日かかるためです。
低カルシウム血症の鑑別診断
急性期を乗り越えたら、原因疾患を探っていきます。基礎疾患を放置してしまうと、カルシウムのコントロールがなかなかできなかったり、患者さんの容態が悪化していく可能性があるので、しっかりと鑑別診断を考えた上診断に進みましょう。
初めに注意して欲しいのが、ラボのエラー、サンプルの取り扱いエラーで低カルシウムが出てしまう可能性です。まず初めに、EDETAの混入などがなかったか、ラボの結果が本当に信頼できるかを確認しましょう。
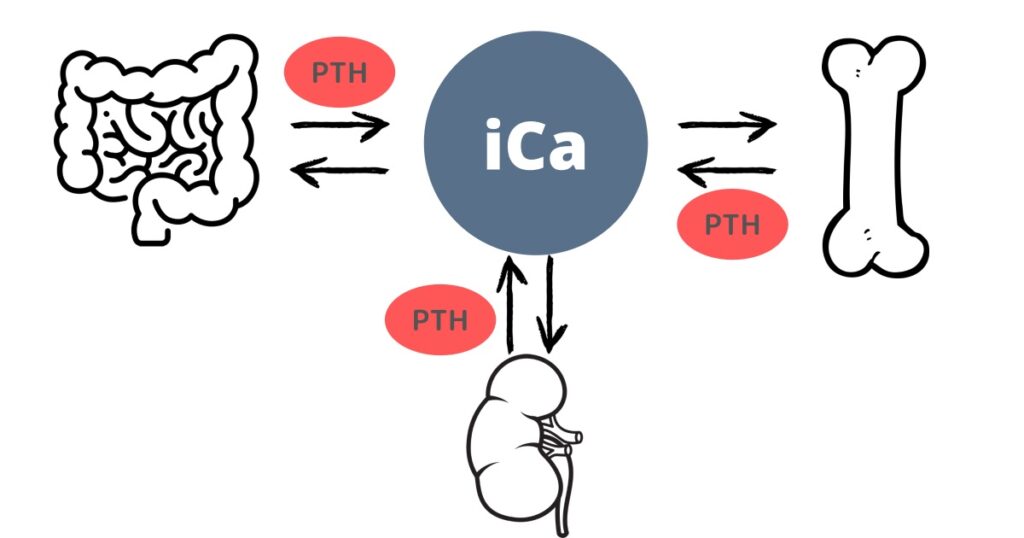
カルシウムをコントロールするメジャーな臓器
- 腸:カルシウムの吸収、余分なカルシウムを排泄
- 腎臓:カルシウムの再吸収、排泄
- 骨:カルシウムの再吸収、骨沈着
- 上皮小体(PTH=パラソルモン):上記3つの再吸収の方向を促進
問診、シグナルメント、臨床症状、身体検査で省ける鑑別診断
- 妊娠、出産後(子癇)
- 膵炎(嘔吐や下痢などの消化器症状)
- 慢性腸炎、吸収不良(体重減少、下痢)
- 食事性
- エチレングリコール中毒
- 過去の浣腸
- 糖尿病
- 尿閉塞
血液検査で省ける鑑別診断
- 低アルブミン血症=イオン化カルシウムの測定が必要
- 腎不全(高窒素血症、高リン血症)
- 敗血症 ※近年の知見なので、教科書に載っていないかもしれません
PTH(パラソルモン)の測定
- 一次性上皮小体機能低下症
- 二次性上皮小体機能低下症
- 医源性(術後)
その他、ケースレポートレベルの希な病気もあります。パラソルモンの測定は基本的には病院内ではできないので、外注検査になると思います。症状が出ている場合は検査結果を待つ間、治療を開始します。
まとめ
- 発作、と聞いたときに鑑別診断に低カルシウム血症を入れられるかが重要
- 低カルシウム血症の急性期治療は、症状+低イオン化カルシウム血症が基本
- 急性期の治療法はグルコン酸カルシウムの静脈投与
- 亜急性の治療法はグルコン酸カルシウムのCRI投与に加えビタミンDの投与開始
- 低カルシウム血症を見たら、基礎疾患を探すことが重要
こちらも併せてご覧ください。
[/read_more]