はじめに
著者は、日本の獣医大学を卒業後、一般病院で3年間勤務した後、現在アメリカの大学で獣医救急集中治療(ECC)専門医になるためのレジデントをしています。
急性呼吸促迫症候群(以下ARDS)とは、さまざまな原因によって肺の血管透過性が亢進した結果、非心原性に肺水腫が引き起こされる病態です。人医療でも生存率が低い病気です。この記事では、ARDSに関して解説します。
- ARDSとは
- 病態
- 肺胞上皮の障害
- 肺胞上皮の障害による弊害
- 肺胞障害の3つのステージ
- 人医療でのARDSの歴史
- ARDSの定義
- 人医療でのARDS治療ガイドライン
- 獣医療でのARDS治療法と予後
- 症例
- まとめ
- 参考文献
ARDSとは
ARDSとは、さまざまな原因によって肺の血管透過性が亢進した結果、非心原性に肺水腫を起こす症候群です。時間とともに病態が進行するため、確定診断が難しく、人医療でも致死率の高い疾患です。
病態
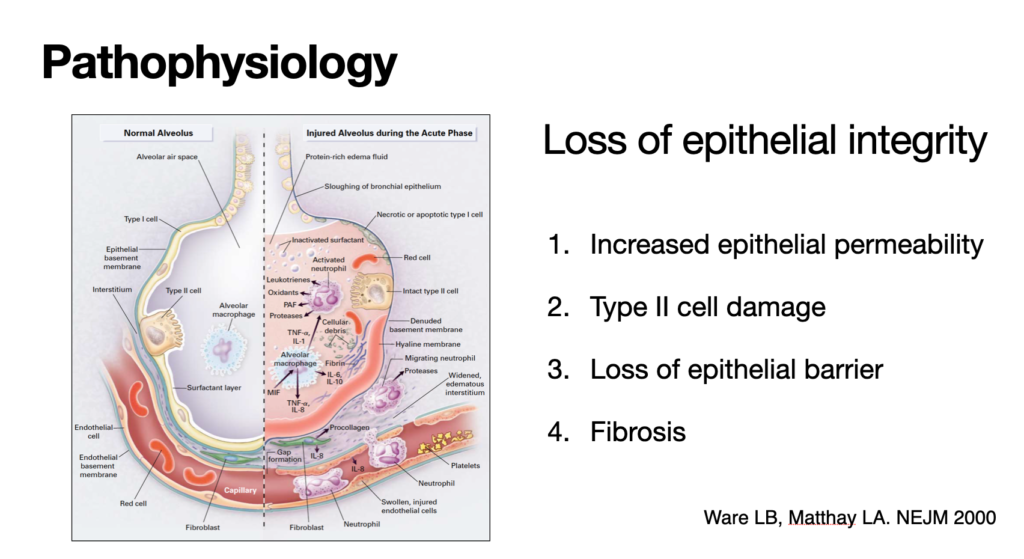
肺胞上皮の障害
病態の要になるのは、肺胞上皮の障害です。二次性に引き起こされた肺胞上皮の障害が、ARDSを進行させることになります。肺胞上皮の障害は、様々な原因、例えば肺炎や膵炎などの重度な全身性の炎症に起因すると考えられています。
肺胞上皮の障害による弊害
間質と肺胞内に滲出液が貯留、さらには、肺胞の虚脱や無気肺によって、酸素や二酸化炭素の拡散障害が起こります。つまり、酸素が血液中に運ばれにくくなり、低酸素血症になります(PaO2やSpO2の低下)。
そして、肺胞の虚脱によって換気も妨げられるため、二酸化炭素が排出できなくなり、高二酸化炭素血症になります(PaCO2の増加)。
また、肺胞上皮のバリア機能が低下するため、細菌感染が起こりやすくなります。最終的には、肺の重度な炎症から、線維化の経過を辿り、肺機能が失われることになります。
肺胞障害の3つのステージ
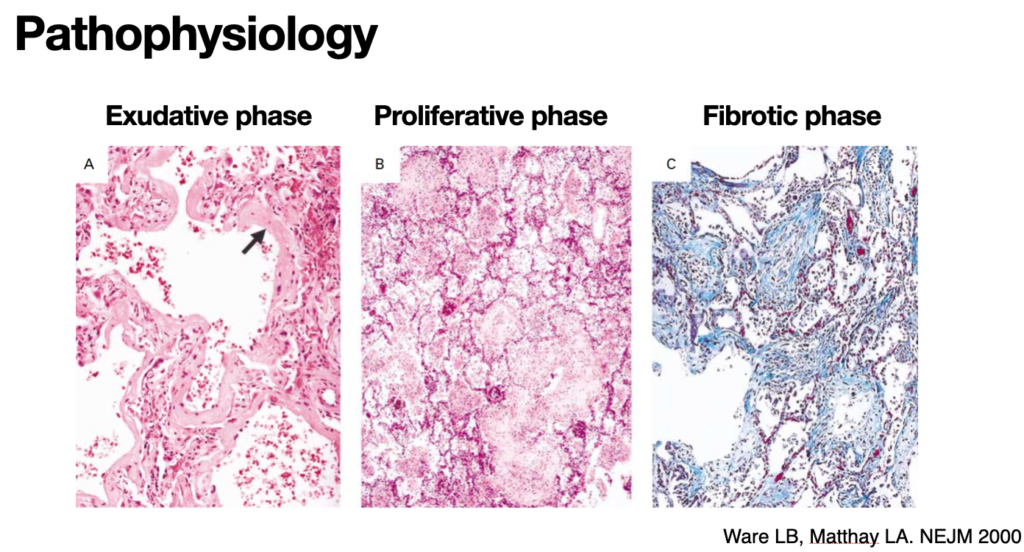
滲出期:急性炎症による肺胞構造の破壊、滲出液が肺胞・間質に貯留、滲出液に含まれる成分が析出し硝子膜形成、間質浮腫が起こる。
増殖期:元の構造へ戻ろうと、Ⅱ型細胞増殖する。DIC伴う場合、肺動脈内血栓の器質化がすすみ肺高血圧症を招く。
線維化期:線維芽細胞による硝子膜の線維化が進む。
人医療でのARDSの歴史

人医療においてARDSの診断基準が定められたのは1994年になります。ここでは、重度の低酸素血症をARDS、そして中程度の低酸素血症をALI(Acute lung injury)と名前を分けていました。
そして、2007年にこの人医療のARDSの定義を元に獣医療でもコンセンサスの診断基準が設けられました。1994年の定義をもとに作られているため、Vet ARDSとVet ALIという名前がつきました。
2012年になると、ベルリン定義という1994年の定義を改良した診断基準がつくられました。元の定義で曖昧だったところや、紛らわしいALIのカテゴリーが排除されました。
ARDSの定義


ベルリン定義によると、1-4を満たす病態をARDSと呼ぶことになりました。
- 1週間以内に進行する呼吸器症状
- 画像検査:両側の肺虚脱や結節では説明のつかない不透過性亢進
- 心原性の除外
- 低酸素血症
獣医で定められた定義もベルリン定義と類似しています。

- 72時間以内に進行する呼吸不全
- リスク因子
- 血管透過性亢進(画像診断所見)
- 低酸素血症
- 肺の微慢性炎症性病変(必須項目ではない)
人医療でのARDS治療ガイドライン
ARDSには基礎疾患が存在するはずなので、基礎疾患の治療が第一となります。そして、肺障害の悪化を防ぎながら、患者さんの酸素化、換気をサポートすることで、肺の修復を待ちます。

人医療でも死亡率の高いARDSですが、治療方針が明確にコンセンサスが得られていないものも多く存在します。
上記のテーブルは、Guidelines of the management of acute respiratory distress syndrome という論文から引用したものですが、10個の治療方法に関して推奨レベルを示したものになります。
赤字のStrong recommendationというものが多くのコミティーのコンセンサスが得られたものになりますが、10このうち2つのみ。エビデンスが乏しいという理由から、他の治療法は一般的に推奨されていません。
獣医療でのARDS治療法と予後
獣医療では、人医療のようなガイドラインがありません。換気不全、拡散不全が重度になり、数日間のベンチレーションが必要になることが一般的です。人医療のストラテジーと同様、肺保護するようなベンチレーションのセッティングで、なるべく肺を休ませて修復を待ちます。

獣医学でのARDSの予後は不良で、最も最近の回顧的研究では、犬で死亡率86%(37/43)、そして猫では100%(5/5)という報告があります。安楽死された患者さんも含まれているため、実際の予後はわかりませんが、決して予後がいいものではないということが明らかです。
症例
誤嚥性肺炎から敗血症性ショックに進行した症例を、連日で2症例経験しました。どちらも3歳、4歳と若い症例で、かかりつけ病院で誤嚥性肺炎と診断され、当施設に転院されてきました。
両症例とも来院時には発熱、呼吸促迫、努力呼吸が認められました。血行動態は安定していました。SpO2は酸素供給によって改善されました。レントゲン及びTFAST(胸部迅速簡易超音波検査法)では、右肺中葉のconsolidationが見受けられ、他の葉では、特に病変が認められませんでした。
3歳の症例は、翌日に血圧が低下し、敗血症性ショックへと進行してしまいました。レントゲンで肺野を再撮影したところ、わずかな病変の拡大が認められました。FiO2 40%においてPaO2(動脈血酸素分圧)が70mmHg、呼吸症状の悪化が見られたため、High flow oxygen(High flow oxygen therapyについてはこちらを参照)の適応を飼い主さんと相談したところ、費用の関係で、これ以上の治療は希望されず、安楽死となりました。
続いて、4歳の症例は、酸素室の中でみるみるうちに呼吸状態が悪化していき、PaO2が酸素投与下で76mmHgを示しました。High Flow Oxygenに移行し、FiO2を100%に設定したところPaO2の改善が認められました。
血圧が徐々に低下したため、誤嚥性肺炎による敗血症性ショックを疑い、輸液ボーラスを行いましたが、反応に乏しかったため、昇圧剤の投与を開始。
翌日には、FiO2が100%にも関わらず、PaO2が低下しました。FAST scan(迅速簡易超音波検査法)にて全葉に渡るびまん性の肺病変が確認され、人工呼吸への移行が勧められましたが、飼い主様の意向により、安楽死となりました。
どちらも、重度な肺病変の進行に伴い、低酸素血症、敗血症性ショックへと進行していったのです。画像診断による、微慢性両側レントゲン不透過性の亢進は確認されませんでしたが、早期ではレントゲンに現れない可能性もあることから、両者共にARDS(急性呼吸窮迫症候群)に陥っていたことが予測されます。
まとめ
ARDSについての病態および定義、そして治療法に関してまとめました。アメリカの獣医寮は、非常に高額なため、全ての治療を行えるわけではないのが現状です。数日のベンチレーション管理では、最低でも6000-8000ドルかかります。高額な費用に加えて、予後が悪いという事実も飼い主さんが安楽死を選択せざるを得ない理由のうちの一つになります。
日本ではこの様な状況とは異なりますが、治療に進む前の飼い主さんへのインフォームの重要性は同じです。この記事が少しでも普段の診察の役に立ったら嬉しいです。
参考文献
- The acute respiratory distress syndrome. N Engl J Med, 2000.
- Acute lung injury and acute respiratory distress syndromes in veterinary medicine: consensus definitions: The Dorothy Russell Havemeyer Working Group on ALI and ARDS in Veterinary Medicine.
- Risk factors, characteristics, and outcomes of acute respiratory distress syndrome in dogs and cats: 54 cases.