この記事の内容
- 輸血副反応の恐ろしい経験
- どんな輸血副反応があるの?
- 症状ごとの鑑別診断
- 輸血副反応が起こったら
- まとめ
著者は、日本の獣医大学を卒業後、一般病院で3年間勤務した後、現在アメリカの大学で獣医研修医をしています。この記事では、輸血を行う時に注意するべき点の解説をしていきます。
「輸血のモニタリングが大事だということは知っているけれど、実際に変化が起こった時に何をしたらいいのかわからない!」という方のために書いた記事になります。実際に私は、シビアな輸血副反応を経験して初めて、モニタリングの重要さや、対応方法を学び、「こういうことだったのか」と理解したのを覚えています。
経験したことがないこと、イメージできないことに備える、というのは非常に難しいです。この記事では輸血副反応の恐ろしい経験をシェアし、こんな症例をみた時に何を理解しておかなければならないかということを解説していきます。
[read_more id=”1″ more=”Read more” less=”Read less”]
輸血副反応の恐ろしい経験
私が経験した最も恐ろしい輸血副反応についてお話しします。
輸血に至った詳細は割愛しますが、ある症例Aとします。輸血が半分終わった時点で、症例Aの可視粘膜が蒼白していることに気がつきました。直ちに輸血を止め、症例AのPCVと溶血の有無を調べたところ、PCVが25%から16%に、血漿は溶血していたのです。
急性溶血性輸血反応が疑われました。この時、輸血中にバイタルなどのパラメーターはしっかりとモニターされていましたが、明らかな変化はありませんでした。
症例Aは急性溶血性貧血に対して、濃厚赤血球が輸血されることになりました。CBCと生化学検査において、血小板減少、ビリルビン上昇、腎数値の上昇がみられました。PT、APTTでは、APTTが75%延長していました(DICが疑われる)。尿量をモニタリングしていましたが、乏尿(乏尿性急性腎不全)に陥りました。溶血による重度な合併症が生じたのです。
ICUでの集中的な治療(主にサポーティブケア)によって、この症例Aは無事退院することができましたが、入院期間は輸血日から17日間、退院までの費用は125万円かかりました。(アメリカの医療費は日本よりもはるかに高額ではありますが)
すべては輸血副反応によるものです。私はこの経験をした後にゆっくりと輸血の勉強をしなおし、「はーーーー。なるほどな。全部教科書に書いてある。。。」といろんなことの辻褄があったことに感心しました。
どんな輸血副反応があるの?
輸血副反応には、様々な種類がありすぎて、結局何に気をつけたらいいのか、副反応が起こった時に何をしたらいいのかという情報がごちゃまぜになりがちです。

この記事では、TRACSというガイドラインをもとに、輸血副反応について解説していきます。ガイドラインを読むことで輸血副反応の種類や対応を知ることができます。
Part 1-3まであります。
- Definitions and clinical signs
- Prevention and monitoring
- Diagnostics and treatment
③の診断と治療は特にお勧めで、それぞれの症状に対してアルゴリズムが作成されています。この記事の最後に少し紹介しますが、アルゴリズムに答えていくと鑑別診断を絞ることができ、エビデンスに基づいた対処法が書かれています。
TRACS Part 1では、10つの輸血副反応について解説されています。
- FNHTR:非溶血性発熱性輸血反応
- 急性呼吸反応(血液循環量負荷/輸血関連性肺障害/輸血関連呼吸不全)
- 輸血関連性アレルギー反応
- 溶血性輸血反応(急性/遅発性)
- DSTR:遅発性血清学的輸血反応
- TTI:輸血介在性感染
- クエン酸中毒
- 輸血関連性高アンモニア血症
- HYTR:低血圧性輸血反応
- PTP:輸血後紫斑症
輸血副反応の種類を一つ一つ把握するのではなく、症状に対する鑑別診断をあげて、除外していけるかが重要な点となります。
TRACSをすべて読むことで輸血副反応についてはマスターすることができるはずです。そんな時間のない忙しい獣医さんのために、症状ごとの鑑別診断リストを以下にまとめていきます。
症状ごとの鑑別診断
発熱(39℃以上+1℃以上の上昇)
- TTI:輸血介在性感染
- 急性呼吸反応(血液循環量負荷/輸血関連性肺障害/輸血関連呼吸不全)
- AHTR:急性溶血性輸血反応
- FNHTR:非溶血性発熱性輸血反応
発熱の鑑別疾患の重症度は、敗血症からただの発熱のみと様々です。
輸血の最中に発熱が見られた場合、初めの3つ(TTI、急性呼吸反応、AHTR)の可能性を除外する必要があります。なぜなら、これらの場合、輸血合併症によって患者さんが亡くなってしまう可能性があるからです。最後の、除外診断である非溶血性発熱性輸血反応だと判断された場合は、輸血の再開を考慮することができます。
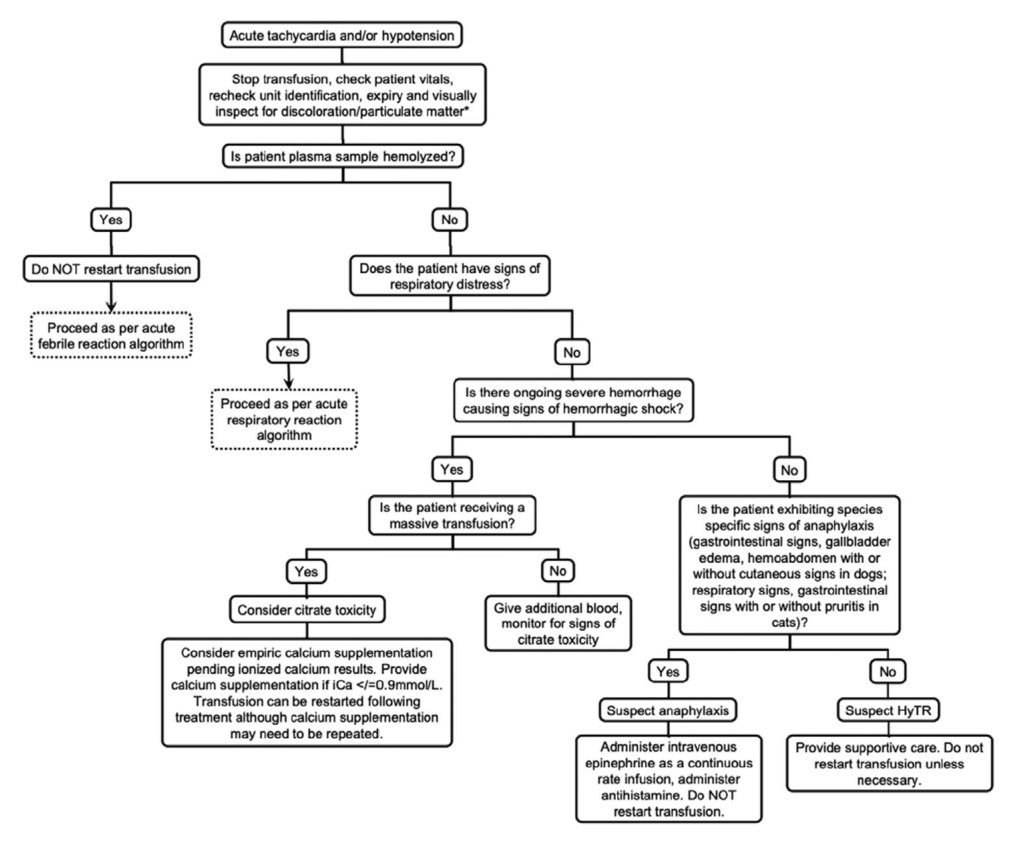
頻脈
- アナフィラキシー
- クエン酸中毒
- 急性呼吸反応(血液循環量負荷/輸血関連性肺障害/輸血関連呼吸不全)
- 急性発熱(上記の鑑別診断)
- 低血圧性輸血副反応
アナフィラキシーはすぐに気づき対処してあげないといけない病態です。頻脈、血圧の低下、呼吸数の上昇、上部気道閉塞、出血性腹水、胆嚢のハローサインを確認して、疑わしい場合はすぐに治療を開始します。
クエン酸中毒は、抗凝固剤による、低カルシウム血症が原因となります。大量輸血をした場合に起こる可能性があります。カルシウム濃度を測定するという発想があればすぐに診断ができます。
頻脈の鑑別診断には、急性発熱及び急性呼吸器障害が含まれるため、頻脈が見られた場合は必ず呼吸数及び体温を再確認します。これらに異常があった場合はそちらの鑑別診断の除外に移ります。
最後に、すべてが除外され他場合は、低血圧性輸血副反応ということになります。基本的には輸血を止めることで低血圧が治ると言われています。
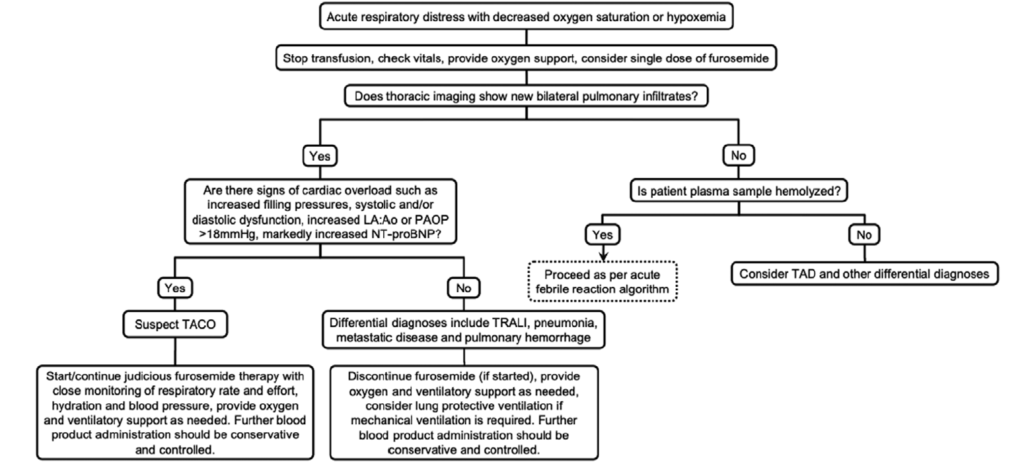
急性呼吸器症状
- TACO:血液循環量負荷
- TRALI:輸血関連性肺障害
- 急性発熱(上記の鑑別診断)
- TAD:輸血関連呼吸不全
呼吸器症状を呈した場合、最も恐ろしいのはボリュームオーバーロードによる肺水腫(TACO)と急性肺障害(TRALI)になります。レントゲンや心臓超音波検査が肺水腫と急性肺障害の鑑別の助けになることが多いです。TRACSのガイドラインでは、判断がつかない場合は1mg/kgのフロセミドを投与して反応を見ることが推奨されています。
こちらも鑑別診断に急性発熱を含むため、同時に発熱がある場合はTACOやTRALIが除外された場合、発熱の鑑別診断に進みます。
上記3つが除外された場合、輸血関連呼吸不全と判断されます。多くが輸血をストップすることで症状が改善すると言われています。
輸血副反応が起こったら
輸血副反応が起こったときに何をしたらいいのか。
いかなる症状でも以下の3つを最初に確認していきます。
- 輸血を止め、バイタルを確認する
- 正しい患者に正しいものを入れているかを再確認
- 血液型の再確認、クロスマッチの再確認
これが済んだら、上記にあげた鑑別診断の除外作業に移ります。TRACS Part 3では、以下のようなアルゴリズムが載っています。このアルゴリズムに従っていくことで、鑑別診断を絞ることができるのです。
そして、輸血反応がこれだろうと疑われた場合の対処法もエビデンスに基づいた提案が記載されています。
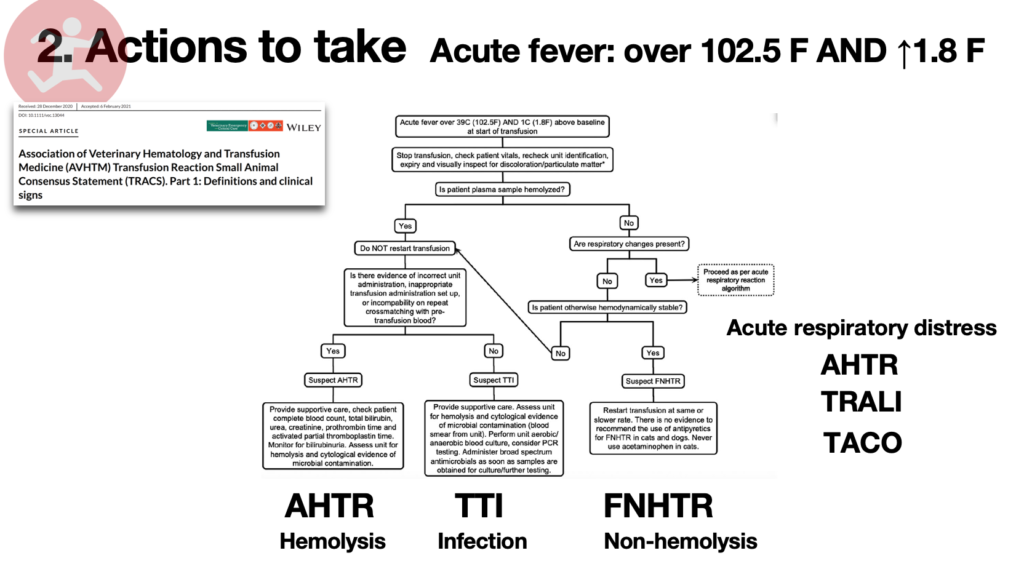
発熱の例を見ていきましょう。
一番上には、急性発熱の定義が書かれています。これは、15分前と比べて0.5℃上がったけどこれは急性発熱と呼べるの?と悩んだ時などに再確認することができます。
急性発熱の定義は、39℃以上、ベースラインと比較して1℃以上の上昇とされています。なので、15分前と比べ0.5℃の上昇というのはこの定義に当てはならないことがわかります。
この定義に当てはまった場合、アルゴリズムの指示に従い、質問に答えていきます。
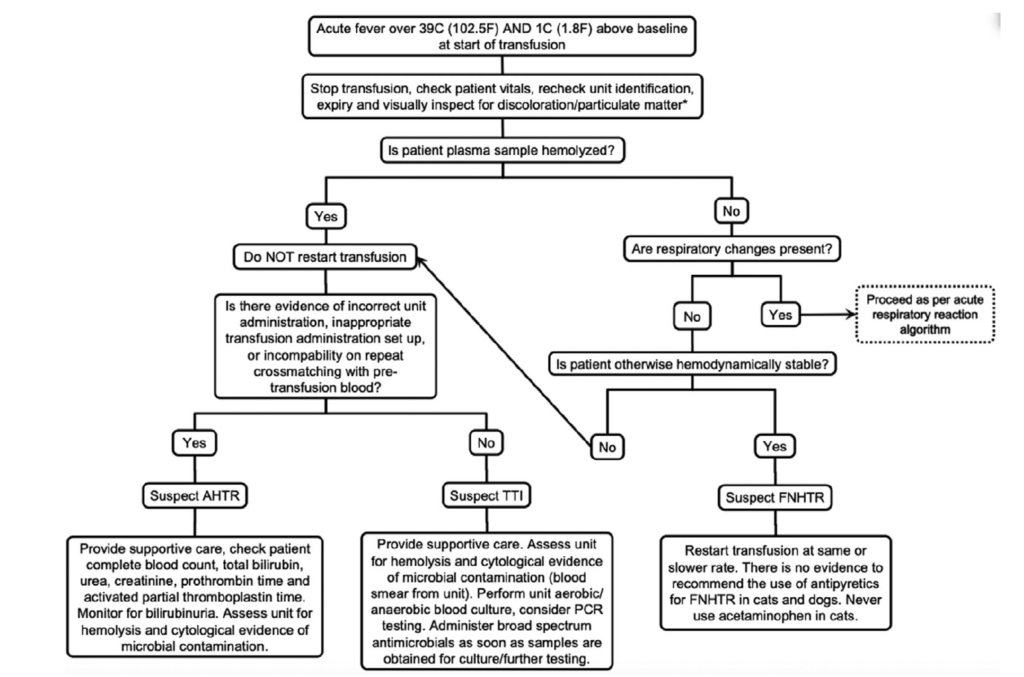
- 最初の指示は、輸血を止めてバイタル、輸血製剤のユニットや色を確認する。
- 患者の血漿が溶血しているかどうかを確認する。
- もしも溶血が確認されたら、血液型とクロスマッチをもう一度確認する
- 血液の適合性が合わなかった場合–>AHTR(急性溶血性輸血反応)を疑う
- 血液の適合性があっていた場合–>TTI(輸血介在性感染)を疑う
このような流れになります。もしもAHTRが疑われた場合、サポーティブケア、CBC, T-bil, BUN, creatinine, PT, APTTを確認。血液製剤に溶血や細菌のコンタミがないかを確認する(TTIの除外)、ということが推奨されています。ちなみに最初の私の体験談でお話しした患者さんは、これら全てが異常値になりました。
ここでなぜ血液型とクロスマッチがこんなにも重要視されているかというと、AHTR(急性溶血性輸血反応)の原因は大きく二つあり、免疫介在性と非介在性に別れます。免疫介在性の溶血性輸血反応は、血液の不適合性から生じます。よって、血液型やクロスマッチによって検出できる可能性が高いのです。
溶血性輸血反応に関しては次の記事で詳しくまとめているのでご参照ください。
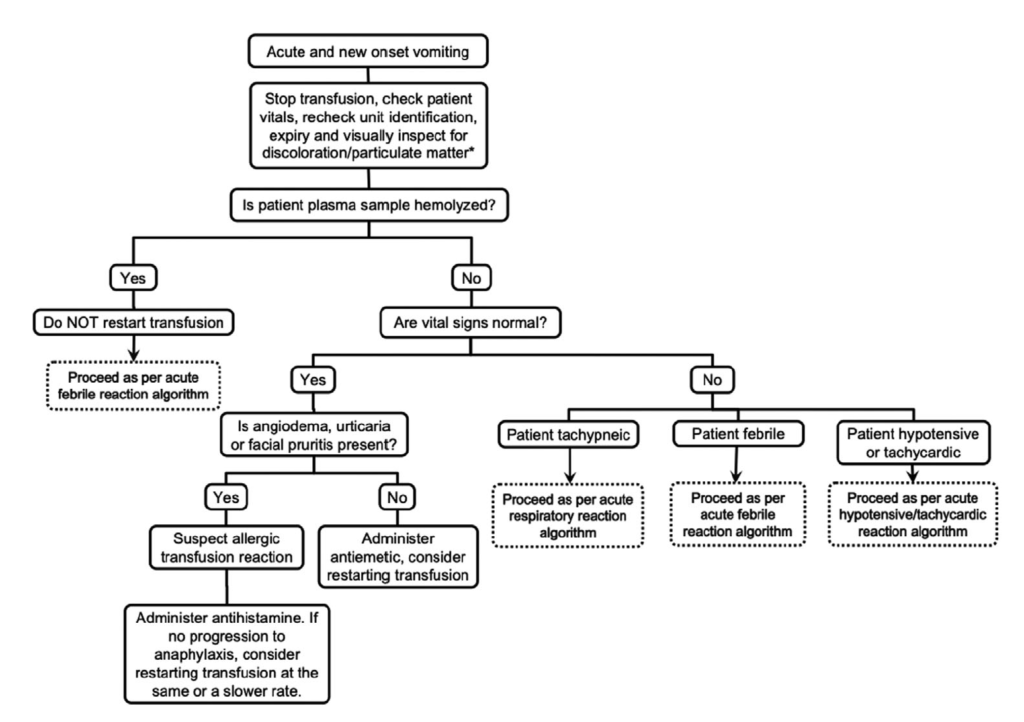
以下に、輸血中の呼吸不全、急性頻脈/低血圧、嘔吐に対するアルゴリズムを載せておきますのでご参照ください。
まとめ
輸血に関する恐ろしい経験談と、輸血中に起こりうる副反応と、起こった変化に対する対処法をさらっと説明しました。獣医さん達の「輸血反応を避けるためには何をするべきか。」「変化が起こったときの鑑別診断は何が挙げられるのか。」「輸血反応が起こったときにどうするべきか。」を学ぶきっかけになればいいなという願いを込めてこの記事を書きました。
溶血性輸血反応に関する記事は次の投稿になりますのでこちらも合わせてご参照ください。
[/read_more]