はじめに
著者は、日本の獣医大学を卒業後、一般病院で3年間勤務した後、2023年現在アメリカの大学で、救急集中治療の専門医になるためのレジデントをしています。
この記事では、患者さんの生死を左右するショックについて解説します。緊急患者さんの命を救うのに最も重要な基礎知識です。
救急集中治療科に実習にくる獣医学生に必ず教える必修項目です。ショックの患者さんをどう安定化させるかに直結する知識なので、しっかりと学んでいきましょう。
ショックの病態を理解することはなぜ重要?
患者さんが亡くなる原因はショックです。ショックの原因が何であれ、ショックを正しく治療してあげないと患者さんは亡くなります。
ショックの病態を理解した上で、「この病態でショックに至っているからこの治療をする」と自信を持って治療を行えることが、ショックについて学ぶゴールです。
ショックとは
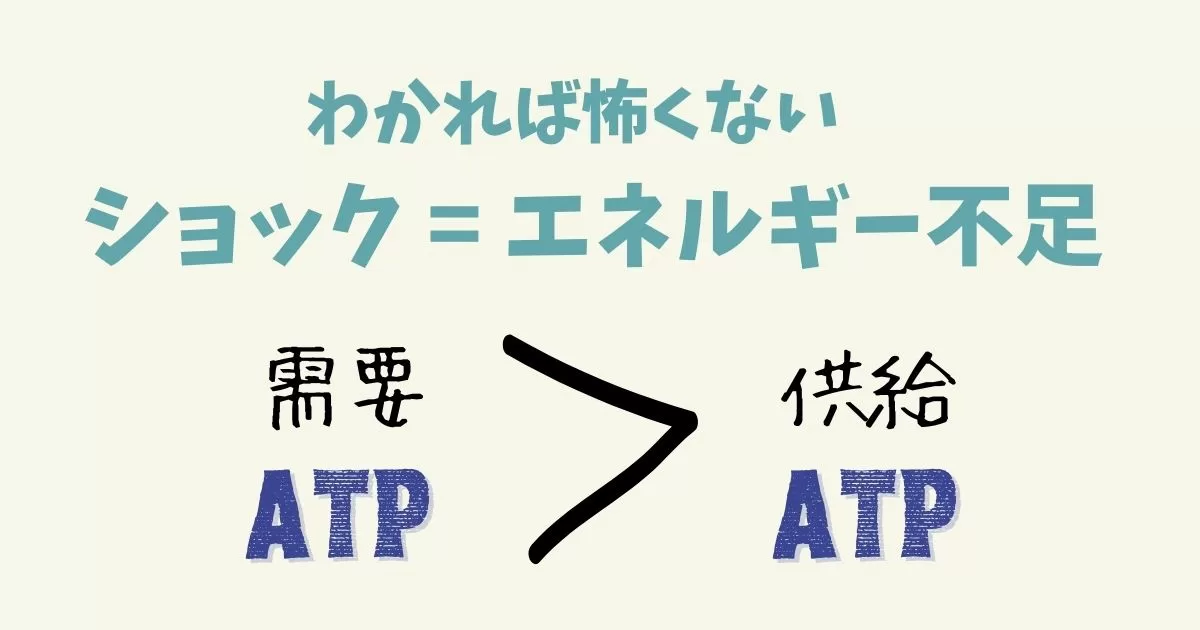
ショックとは、エネルギーの供給が需要に追いつかない状態です。
体内で最も重要なエネルギーとはATPです。
なのでショックを言い換えると、「ATPの供給が需要を下回る」になります。
そして、ATPを産生するために最も重要なのがグルコース、そして酸素になります。
ショックをさらに言い換えると、
- グルコースが利用できない状況
- 酸素の供給が需要を下回る
ショックの結果
ショックの原因の解説の前に、ショックの結果起こることに触れておきます。
ショック(ATPの欠如)によって、最も影響を受けるのが全ての細胞が持つNa/Kチャネルです。ATPの供給が不十分だと、このチャネルが機能しなくなり、細胞機能不全、細胞死、多臓器不全、最終的に患者さんの死に直結します。
重症患者さんの管理において、患者さんを死なせないためには、ショックに陥らせないようにすることが最も重要なのです。
すでにショック状態の場合、患者さんを救命するためにショックを攻略する必要があるのです。
ショックの原因
前置きが長くなりましたが、いよいよショックの原因に話を移します。
ショックの原因は様々ですが、根本は
- グルコースが利用できない状況
- 酸素の供給が需要を下回る
のどちらかです。①から見ていきましょう。
グルコースが利用できない状況
患者さんの循環状態、呼吸状態に問題がなかったとしても、グルコースが利用できない状況では、患者さんはショックに陥ります。
どのような状況が考えられるかというと、低血糖や糖尿病の最終形態であるDKAです。
この状況を除外するのは、とても簡単です。血糖値を測定すれば、重度な低血糖、もしくは糖尿病による高血糖を除外する事ができるからです。
酸素の供給が需要を下回る
酸素の供給が需要を下回る状況を考えていきましょう。
ショックとは、需要と供給のバランスの問題です。つまり、酸素の供給が低下したときに加え、需要が増加したときにも、このバランスが崩れることになります。
- 酸素供給が減少
- 酸素の需要が増加
様々な要素が、酸素の需要、供給を決定します。
この記事では、概要の解説に留めますが、それぞれの病態を別の記事で詳しく解説しています。しつこいようですが、これらの知識は救急医療と切り離せない概念になります。
酸素供給
酸素は大気中から気道を通り、肺胞を介して、血液中に入ります。酸素は血液のヘモグロビンと結合するだけでなく、血漿に溶け込みます。
血液が心臓から拍出され、ヘモグロビンと結合した酸素が解離する事で、組織に酸素を受け渡します。
大きく、以下の3点(酸素化、血液の運搬、酸素の受け渡し)が重要になります。
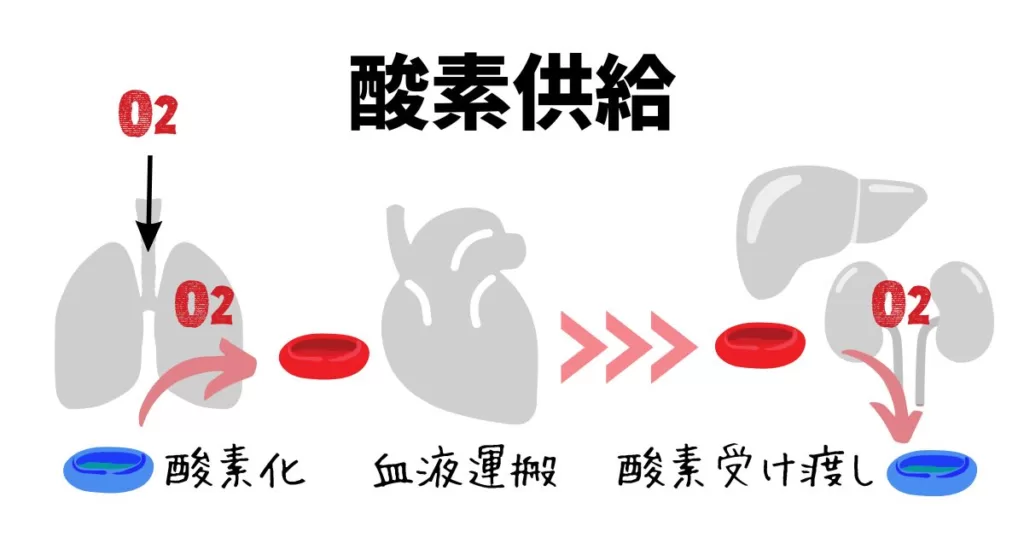
これらのいずれか一つでも異常が生じた場合に需要と供給のバランスが乱れることになります
酸素化の異常
酸素化に問題が生じるとき、その原因を大きく二つに分類する事ができます。
- 換気不全によって、酸素が肺に到達できない場合(例えば、上部気道閉塞)
- 肺の機能不全によって、酸素が肺胞から血液にうまく溶け込めない場合(例えば、肺炎や肺水腫)
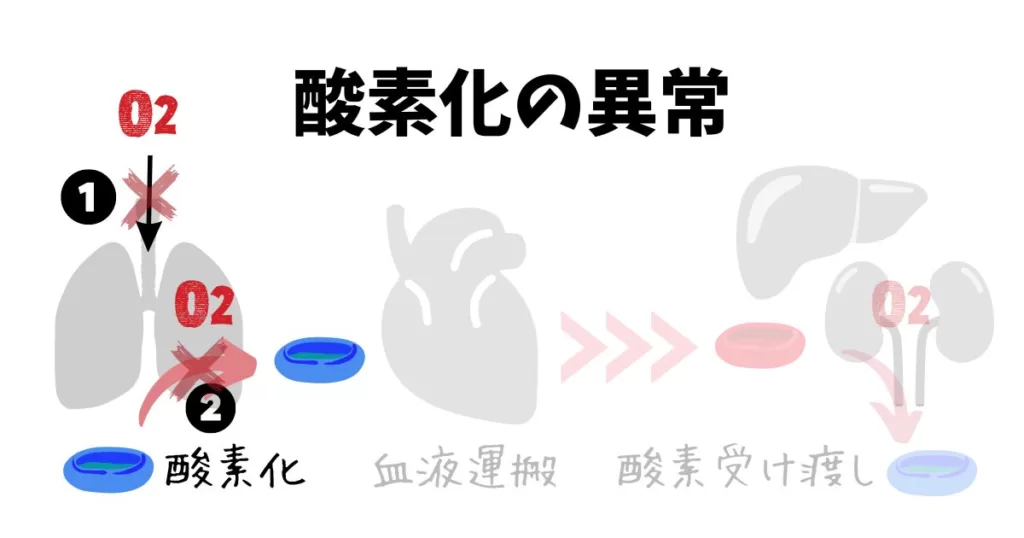
この場合、いくら心臓がしっかりと血液を臓器に運ぶことができても、酸素は組織に届けられることはありません。
血液の運搬異常
血液運搬の異常とは、血液が酸素化されているのにも関わらす、血液をうまく循環できないことで酸素を供給することができない状態です。
血液が心臓から各臓器へとうまく運べない病気の例として、心臓病(DCMや僧帽弁閉鎖不全症)や、血管の異常(敗血症やアナフィラキシーショックによる血管拡張)があります。

酸素の受け渡しの異常
酸素が含まれた血液が、届けたい臓器に行き渡ったのにも関わらず十分な酸素を組織に届けられない状況が最後のカテゴリーです。
- 貧血
- 組織毒性
貧血の患者さんでは、肺で血液に酸素を取り込むことができ、さらに心臓のポンプ機能によって血液が組織へ到達することもできます。しかし、赤血球が少ないために、受けわたせる酸素の不足が生じます。
そして、組織毒性とは、組織が目の前にある酸素を利用できなくなる状態です。一般的に見られる病態ではありませんので、このような病態のショックもあるんだなー、というレベルに抑えていただければいいかと思います。

酸素需要の増加
次に、組織の酸素需要量が増大する例として、代謝の上昇が挙げられます。発熱、発作、甲状腺機能亢進、敗血症などで臓器が普段よりも多くエネルギーを必要とするような状況で供給される酸素を使い果たしてしまうような状態が生じます。
ここまでで、ショックとは酸素の需要と供給のバランスが崩れたときに起こる結果という事がわかっていただけたでしょうか。
こちらの記事で、実際にどのようなショックの病態があるかをご紹介していきます。
まとめ
- ショックは的確な治療がなされないと、細胞死、組織の機能不全、多臓器不全、死亡に至る
- ショックを理解することは、患者さんの命を救う選択を的確に行うために重要
- ショックとは、ATPの供給が需要に追いつかなくなった状態
これらのショックの原因を突き止めて、それに合わせた治療を行うことで、救命につながります。どのようにショックの患者さんを見つけるかについてはこちらの記事もご覧ください。